U vensku trombozu spadaju duboka venska tromboza (DVT) i plućna embolija(PE). Približno 80% DVT se ne ispoljava klinički, a preko 70% fatalnih PE se dijagnostikuje tek poslije obdukcijskog nalaza. Otprilike dvije trećine epizoda manifestira se kao DVT a jedna trećina kao PE, sa ili bez DVT.
Mnogo stvari može uzrokovati bol i oticanje u nozi. Ali ako simptomi potiču od krvnog ugruška duboko u nozi, to može biti opasno. Krvni ugrušci se mogu dogoditi svakome i bilo kada. Ali neki ljudi su pod povećanim rizikom. Krvni ugrušci mogu nastati bilo gdje u tijelu. Razvijaju se kada se krv zgusne i skupi. Kada se ugrušak formira u veni duboko u tijelu, to se naziva duboka venska tromboza. Duboki venski krvni ugrušci se obično javljaju u potkoljenici ili bedrima.
Duboki venski ugrušci – posebno oni u butini – mogu se odlomiti i putovati kroz krvotok. Ako se ugrušak zaglavi u arteriji u plućima, može blokirati protok krvi i dovesti do ponekad smrtonosnog stanja zvanog plućna embolija. Ovaj poremećaj može oštetiti pluća i smanjiti nivo kiseonika u krvi, što može oštetiti i druge organe.
Neki ljudi su više izloženi riziku od duboke venske tromboze od drugih. Dobivanje krvnog ugruška obično je prvi znak ovog stanja jer ga je inače teško primijetiti. U tim slučajevima, način života može doprinijeti stvaranju krvnog ugruška -nedovoljno kretanje. Rizik je veći ako je u pitanju operaciju ili lom kosti, ili dugo ležanje u krevetu ili ako dugo putujete. Druge bolesti ili stanja takođe mogu povećati šanse za stvaranje krvnog ugruška. To uključuje moždani udar, paralizu (nemogućnost kretanja), hronične bolesti srca, visok krvni pritisak, hirurški zahvat ili nedavno liječenje od raka. Žene koje uzimaju pilule za hormonsku terapiju ili kontracepcijske pilule, trudne su ili unutar prvih 6 sedmica nakon porođaja također su pod većim rizikom. Kao i oni koji puše ili su stariji od 60 godina. Ali duboka venska tromboza se može dogoditi u bilo kojoj dobi.
Šta je to duboka venska tromboza?
Duboka venska tromboza (DVT) je multifaktorska bolest obilježena nastankom tromba u dubokim venama udova. Ona u velikoj mjeri uzrokuje morbiditet i mortalitet u svim populacijama, i to kod žena nešto češće nego kod muškaraca. Značajna učestalost DVT je nakon 45 godine života, sa godišnjom incidencom koja iznosi 1-2 osobe na 1000 stanovnika, dok u slučajevima preko 80 godina ona je 5 na 1000. Mortalitet kod neliječenih DVT je poprilično veliki i iznosi 30%. Posttrombotski sindrom je javlja kod 25-50% oboljelih, dok recidivi u čak 10-30% slučajeva. U istraživanju provedenom u Worcester –u (MA, USA) između 1999.g. i 2003.g., godišnja incidencija na 100.000 stanovnika, prilagođena prema dobi, iznosila je: 43 (<55 godina starosti), 207 (55- 64 godina starosti), 336 (65-74 godina starosti) do 604 (≥75 godina starosti).2 Broj odraslih sa VTE u USA porasti će sa 950,000 u 2006 .god. na 1.82 miliona u 2050.g.3 U 2004.g., u EU je prijavljeno 543.454 slučajeva smrti uzrokovanih VTE4 . U USA je tokom 2002.g., na osnovu istraživanja incidencije u populaciji ustanovljeno gotovo 300.000 smrti uzrokovanih VTE-om.5

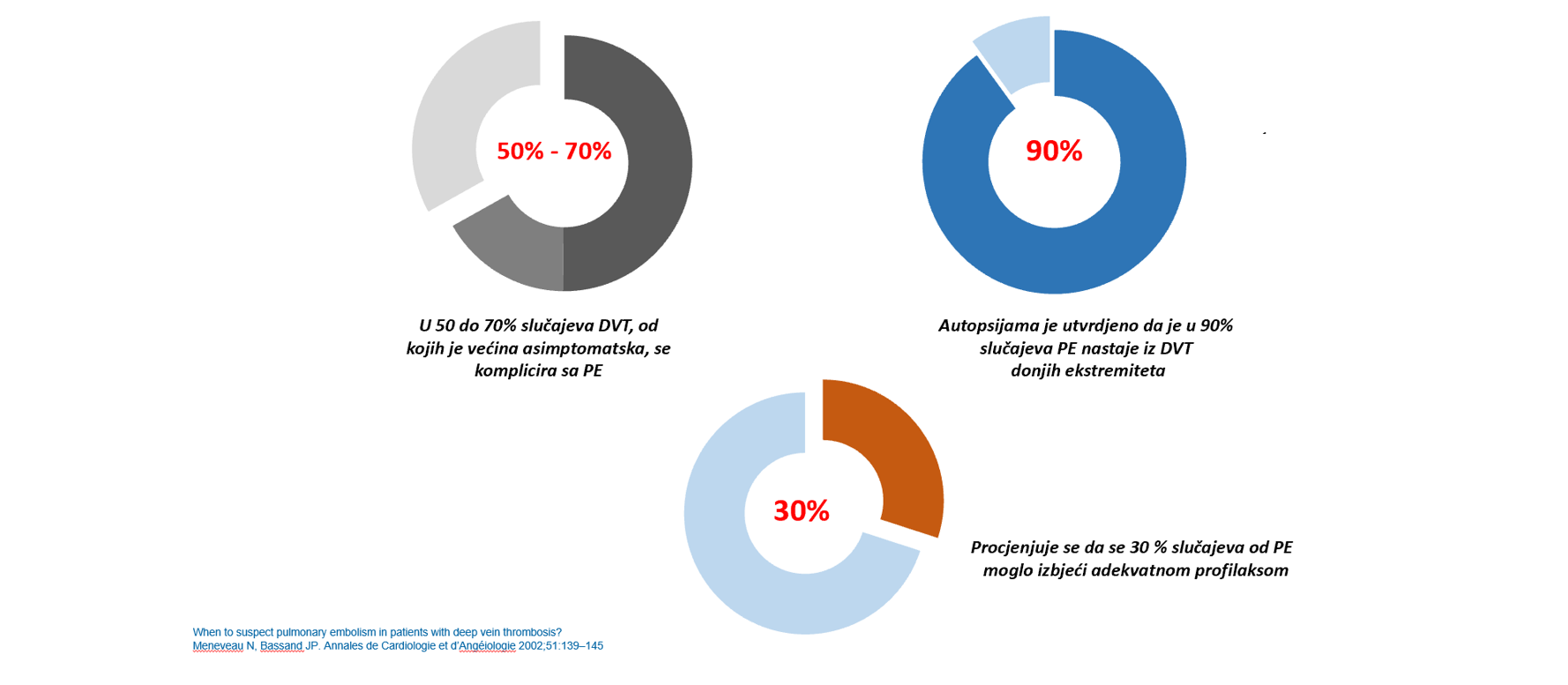
Komplikacije DVT
Ponekad duboka venska tromboza nema nekih očitih simptoma u dijelu tijela u kojem se pojavila, ali se iznenada mogu javiti simptomi plućne embolije. To su bol u prsima, otežano i ubrzano disanje, iznenadna kratkoća daha, ubrzan rad srca i iskašljavanje krvi koja je najčešće pjenaste konzistencije. Uvijek treba obratiti pažnju na ovakve simptome, osobito ako nastanu iznenada te se što prije javiti ljekaru ili pozvati hitnu medicinsku pomoć.
Osim plućne embolije koja je najozbiljnija komplikacija DVT-a, druge moguće komplikacije su srčano zatajenje i posttrombotički sindrom. Zatajenje srca može nastati jer tromb može začepiti plućne arterije koje vode krv iz srca do pluća. Tada srce radi protiv povećanog pritiska, a to za njega predstavlja veliko opterećenje. U nekom trenutku zbog toga može doći do zatajenja njegove funkcije. Posttrombotički sindrom se javlja kod jedne trećine ljudi koji su preboljeli DVT. Karakterišu ga hronična bol u nozi, oticanje, promjene boje kože i pojava ulceracija (rana). Te promjene su često hronične i jako se teško liječe.
Komplikacije DVT-a mogu uključivati:
– Plućna embolija (PE). PE je potencijalno po život opasna komplikacija povezana s DVT. Nastaje kada se krvni ugrušak (tromb) u nozi ili drugom dijelu tijela oslobodi i zaglavi u krvni sud u plućima.
– Postflebitski sindrom. Oštećenje vena od krvnog ugruška smanjuje protok krvi u zahvaćenim područjima. Simptomi uključuju bol u nogama, oticanje nogu, promjene boje kože i rane na koži.
Faktori rizika
Mnoge stvari mogu povećati rizik od razvoja duboke venske tromboze (DVT). Što se više faktora rizika ispunjava, veći je rizik od DVT-a. Faktori rizika za DVT uključuju:
- Biti stariji od 60 godina povećava rizik od DVT-a. Ali DVT se može pojaviti u bilo kojoj dobi.
- Nedostatak kretanja. Kada se noge dugo ne pomiču, mišići potkoljenice se ne stežu (kontrahiraju). Kontrakcije mišića pomažu protok krvi. Dugo sjedenje, kao što je vožnja ili letenje, povećava rizik od DVT-a. Kao i dugotrajno mirovanje u krevetu, koje može biti rezultat dugog boravka u bolnici ili zdravstvenog stanja kao što je paraliza.
- Povreda ili operacija. Povreda vena ili operacija mogu povećati rizik od krvnih ugrušaka.
- Trudnoća. Trudnoća povećava pritisak u venama u karlici i nogama. Rizik od nastanka krvnih ugrušaka u trudnoći može trajati i do šest sedmica nakon rođenja djeteta. Osobe s nasljednim poremećajem zgrušavanja su posebno ugrožene.
- Kontracepcijske pilule (oralni kontraceptivi) ili hormonska nadomjesna terapija. Oba mogu povećati sposobnost krvi da se zgruša.
- Prekomjerna težina ili gojaznost. Prekomjerna težina povećava pritisak u venama u karlici i nogama.
- Pušenje. Pušenje utiče na protok krvi i zgrušavanje, što može povećati rizik od DVT-a.
- Neki karcinomi povećavaju tvari u krvi koje uzrokuju zgrušavanje krvi. Neke vrste liječenja raka također povećavaju rizik od krvnih ugrušaka.
- Otkazivanje srca. Zatajenje srca povećava rizik od DVT i plućne embolije. Budući da srce i pluća ne rade dobro kod osoba sa srčanom insuficijencijom, simptomi uzrokovani čak i malom plućnom embolijom su uočljiviji.
- Upalna bolest crijeva. Crohnova bolest ili ulcerozni kolitis povećavaju rizik od DVT.
- Lična ili porodična anamneza DVT ili plućne embolije (PE).
- Neki ljudi imaju DNK promjene koje uzrokuju da se krv lakše zgrušava. Jedan primjer je faktor V Leiden. Ovaj nasljedni poremećaj mijenja jedan od faktora zgrušavanja krvi. Nasljedni poremećaj sam po sebi možda neće uzrokovati stvaranje krvnih ugrušaka osim ako se ne kombinira s drugim faktorima rizika.
Ponekad se može pojaviti krvni ugrušak u veni bez prepoznatljivog faktora rizika. To se naziva neprovocirana venska tromboembolija (VTE).
Tretman DVT
Bolesnici kod kojih je dijagnostifikovana duboka venska tromboza ili je postavljena sumnja na ovu bolest moraju se hitno hospitalizovati i liječiti u bolnici.
Liječenje duboke venske tromboze moguće je:
lijekovima kao što su:
- heparini koji mogu biti:
- niskomolekularni (engl. LMWH),
- nefrakcionisani (engl. UFH),
- antagonisti vitamina K (VKA): varfarin i
- trombolitički lijekovi,
- oralni antikoagulansi.
Bolesnici sa DVT liječe se u bolnici, trebaju mirovati u krevetu 7-10 dana uz povišeni položaj bolešću zahvaćenog ekstremiteta. Mirovanje i antikoagulantna terapija smanjuju rizik od nastanka komplikacija kao što je plućna embolija, što jeste primarni cilj liječenja duboke venske tromboze. U bolesnika sa udruženim hroničnim bolestima primjenjuju se i lijekovi za udružene hronične bolesti. Nakon završene faze mirovanja, preporučuje se i nošenje elastičnog zavoja ili elastične čarape tokom hodanja na nozi koja je bila zahvaćena dubokom venskom trombozom. Nakon izlaska iz bolnice neophodno je nastaviti medikamentoznu profilaksu duboke venske tromboze.
Niskomolekularni heparin (NMH) ima prednost u liječenju DVT kod bolesnika sa malignim bolestima u odnosu na VKA i nove oralne antikoagulanse. U trudnoći i dojenju DVT se liječi sa niskomolekularnim heparinima.
Duboka venska tromboza je bolest sa velikim kardiovaskularnim rizikom, te je neophodno rano prepoznavanje i liječenje oboljelih osoba, kao i poduzimanja svih koraka u nadzoru nad pojavom recidiva.
Kako preventivno djelovati
Svakako je dobro izbjegavati i promijeniti rizične faktore povezane sa nastankom DVT-a, kao što su pušenje, prekomjerna tjelesna težina, dehidratacija i dr. Tjelesna aktivnost i kretanje su također jako važni za prevenciju DVT-a. Izbjegavajte dugotrajno stajanje i sjedenje (po nekoliko sati), a ako vam posao to zahtijeva, potrudite se malo prošetati i razgibati barem svakih sat vremena. Zdrava prehrana, redovna fizička aktivnost i zdravi životni stil smanjuju rizik od bolesti srca i krvnih sudova, uključujući i razvoj duboke venske tromboze.
Za vrijeme i nakon trudnoće preporučuje se kretanje, hidratacija i lagana fizička aktivnost. Ako idete na operativni zahvat koji zahtijeva postoperativno mirovanje i ležanje, u bolnici ćete dobijati lijekove za razrjeđivanje krvi. U konsultaciji sa svojim ljekarom započnite sa kretanjem i aktivnošću što prije možete. Ljekar će vam možda preporučiti i nošenje kompresivnih zavoja i čarapa, posebno ako ste već prije imali DVT. Svakako razgovarajte sa svojim ljekarom o mogućim faktorima rizika koje imate, te načinima kako ih promijeniti ili smanjiti njihov uticaj.
LITERATURA:
- 1. Ortel TL et al. Blood Advances 2020; 4(19):4693-4738
- Lethen H et al. Am J Cardiol 1997;80:1066—9
- 3. Sandler DA et al. J R Soc Med 1989;82:203—5
- 4. CHEST 2016; 149(2):315-352
5.Cushman M. Semin Hematol. 2007:44;62–9.
6.Spencer FA et al. J Thromb Thrombolysis. 2009;28(4):401-409.
7.Deitelzweig SB. et al. Am J Hematol. 2011:86;217–20.
- Cohen AT. et al. Thromb Haemost. 2007;98(4):756-64
- Raskob GE et al. Am J Prev Med. 2010;38(4S):S502-S509.
- Alderborg K et al. Ann Transl Med. 2015;3(9):117.
11.Brandjes DP, et al. Lancet. 1997;349:759-62.
- Kahn SR, et al. J Gen Intern Med. 2000;26:425-9.Hirsh
- J, Hoak J. Circulation. 1996;93:2212-45.
14.Clexane (enoksaparin) rastvor za injekciju u napunjenoj šprici. Posljednji odobreni Sažetak karakteristika lijeka, novembar 2023.
15.Caprini JA, M.D. The American Journal of Surgery, January 2010; 199: S3-S10
16.Falck-Ytter, et al. Chest 2012. 141(2 Suppl):e278S-e325S
17.Kearon C. et al. CHEST 2016; 149(2):315-352
PM-BA-2023-11-6391
12-2023